Trang chل»§ >> Tin tل»©c
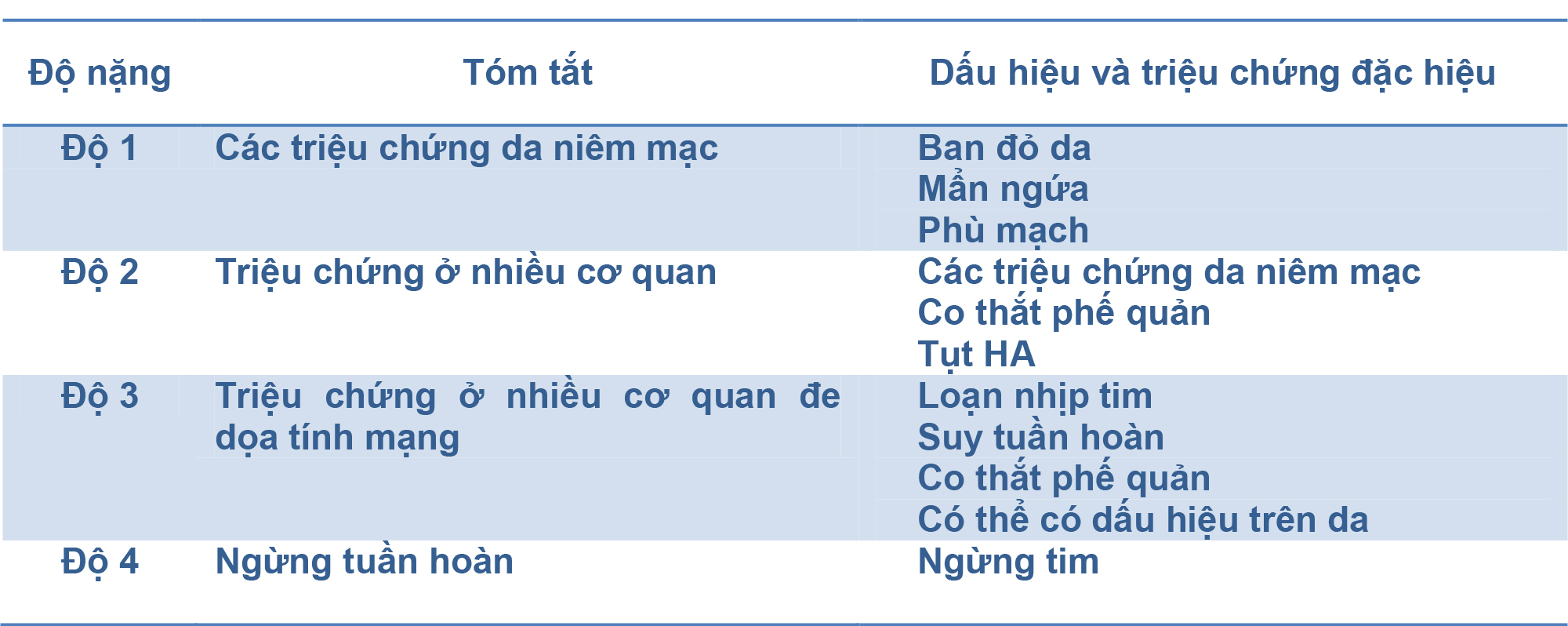
Cل؛p nhل؛t vل»پ phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»•29/12/2016 23:08Cل؛p nhل؛t vل»پ phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»• 18.1.2016 آ Dل»‹ch giل؛£: Bs Nguyل»…n Ngل»چc Thل»چ آ (Download tأ i liل»‡u tiل؛؟ng Anh:آ Tل؛،i ؤ‘أ¢y) Cأ‚U Hل»ژI Trئ°ل»›c khi bؤƒt ؤ‘ل؛§u, hأ£y trل؛£ lل»i ؤگأ؛ng/Sai cho cأ،c cأ¢u hل»ڈi dئ°ل»›i ؤ‘أ¢y. Cأ¢u trل؛£ lل»i cho nhل»¯ng cأ¢u hل»ڈi nأ y vأ lأ½ giل؛£i nل؛±m ل»ں cuل»‘i bأ i 1. Trong chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡: a. Suxamethonium vأ atracurium lأ nhل»¯ng thuل»‘c giأ£n cئ، thئ°ل»ng liأھn quan ؤ‘ل؛؟n phل؛£n ل»©ng phل؛£n vل»‡ nhل؛¥t 2. Trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡: a. Adrenaline cأ³ thل»ƒ kأ©m hiل»‡u quل؛£ ل»ں nhل»¯ng BN ؤ‘ang ؤ‘iل»پu trل»‹ thuل»‘c chل؛¹n beta, vأ¬ thل؛؟ nhل»¯ng BN nأ y nأھn cأ¢n nhل؛¯c cho Glucagon trئ°ل»›c tiأھn. 3. Cأ،c chiل؛؟n lئ°ل»£c ؤ‘iل»پu trل»‹ dل»± phأ²ng ؤ‘ل»‘i vل»›i nhل»¯ng BN vل»«a bل»‹ phل؛£n ل»©ng phل؛£n vل»‡ bao gل»“m a. Gل»i ؤ‘i khأ،m bأ،c sؤ© miل»…n dل»‹ch hoل؛·c chuyأھn gia lأ m test da. NHل»®NG ؤگIل»‚M Mل؛¤U CHل»گT • Chل؛©n ؤ‘oأ،n sل»›m vأ dأ¹ng Adrenaline ؤ‘أ؛ng lأ cل»‘t yل؛؟u trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ ؤگل؛ I Cئ¯ئ NG Phل؛£n ل»©ng phل؛£n vل»‡ أt gل؛·p vأ cأ³ thل»ƒ cأ³ nhل»¯ng biل؛؟n chل»©ng chل؛؟t ngئ°ل»i vل»›i biل»ƒu hiل»‡n lأ¢m sأ ng hل؛؟t sل»©c ؤ‘a dل؛،ng. Phل؛£i cأ³ khل؛£ nؤƒng chل؛©n ؤ‘oأ،n vأ xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»• lأ yأھu cل؛§u bل؛¯t buل»™c ؤ‘ل»‘i vل»›i mل»چi bأ،c sؤ© GMHS. Hل»چc viل»‡n Dل»‹ ل»©ng vأ Miل»…n dل»‹ch lأ¢m sأ ng chأ¢u أ‚u ؤ‘ل»‹nh nghؤ©a, phل؛£n ل»©ng phل؛£n vل»‡ lأ mل»™t phل؛£n ل»©ng quأ، mل؛«n toأ n thل»ƒ tiل»پm ل؛©n nguy cئ، ؤ‘e dل»چa tأnh mل؛،ng. Tل»· lل»‡ gل؛·p phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»• ئ°ل»›c tأnh lأ 1/10 000-20 000 ca gأ¢y mأھ-tأھ vل»›i tل»· lل»‡ tل» vong do nأ³ gأ¢y ra dئ°ل»›i 0,001% SINH Lأ Bل»†NH Phل؛£n ل»©ng phل؛£n vل»‡ cأ³ thل»ƒ xuل؛¥t hiل»‡n do cئ، chل؛؟ miل»…n dل»‹ch (do trung gian IgE hoل؛·c trung gian khأ´ng IgE), cئ، chل؛؟ khأ´ng miل»…n dل»‹ch hoل؛·c vأ´ cؤƒn. Mل»™t lئ°ل»£ng nhل»ڈ dل»‹ nguyأھn lأ ؤ‘ل»§ ؤ‘أھ kأch hoل؛،t cأ،c tل؛؟ bأ o miل؛؟n dل»‹ch ؤ‘ل»ƒ gأ¢y ra phل؛£n ل»©ng phل؛£n vل»‡. Chل؛©n ؤ‘oأ،n lأ¢m sأ ng vأ cأ،ch xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ lأ giل»‘ng nhau dأ¹ nأ³ do cئ، chل؛؟ nأ o gأ¢y ra. Phل؛£n ل»©ng phل؛£n vل»‡ do cئ، chل؛؟ miل»…n dل»‹ch lأ do cأ³ sل؛£n xuل؛¥t cأ،c Globin miل»…n dل»‹ch. Phل؛£n ل»©ng phل؛£n vل»‡ qua trung gian IgE xل؛£y ra bل»ںi liأھn kل؛؟t chأ©o IgE lأ m vل»، nhأ¢n cل»§a cأ،c ؤ‘ل؛،i thل»±c bأ o vأ cأ،c bل؛،ch cل؛§u أ،i toan. Sau khi tiل؛؟p xأ؛c vل»›i mل»™t dل»‹ nguyأھn, cأ،c tل؛؟ bأ o TH2 ؤ‘ئ°ل»£c hoل؛،t hأ³a nأھn kأch thأch sل؛£n xuل؛¥t cأ،c khأ،ng thل»ƒ IgE. Khأ،ng thل»ƒ IgE gل؛¯n vل»›i cأ،c receptor FcخµRI trأھn bل»پ mل؛·t cل»§a ؤ‘ل؛،i thل»±c bأ o vأ bل؛،ch cل؛§u أ،i toan lأ m nhل»¯ng tل؛؟ bأ o nأ y nhل؛n diل»‡n ؤ‘ئ°ل»£c dل»‹ nguyأھn. Sل»± nhل؛n diل»‡n ban ؤ‘ل؛§u nأ y khأ´ng cأ³ biل»ƒu hiل»‡n lأ¢m sأ ng. Khi tiل؛؟p xأ؛c lل؛،i vل»›i dل»‹ nguyأھn nأ³i trأھn, nhل»¯ng receptor ؤ‘أ£ gل؛¯n vل»›i IgE tل»¥ tل؛p lل؛،i vأ kأch thأch nhل»¯ng ؤ‘ل؛،i thل»±c bأ o vأ bل؛،ch cل؛§u أ،i toan nأ o ؤ‘أ£ biل؛؟t mل؛·t dل»‹ nguyأھn, lأ m vل»، nhأ¢n cل»§a chأ؛ng. Nhأ¢n tل؛؟ bأ o bل»‹ vل»، giل؛£i phأ³ng ra cأ،c chل؛¥t trung gian nhئ° Histamine, cأ،c Prostaglandin vأ cأ،c Cytokine gأ¢y nأھn phل؛£n ل»©ng phل؛£n vل»‡ trأھn lأ¢m sأ ng. Trong phل؛£n ل»©ng phل؛£n vل»‡ khأ´ng trung gian bل»ںi IgE, phل؛£n ل»©ng quأ، mل؛«n ؤ‘ئ°ل»£c kأch thأch thأ´ng qua nhل»¯ng cئ، chل؛؟ khأ،c bao gل»“m IgG vأ con ؤ‘ئ°ل»ng qua trung gian phل»©c hل»£p miل؛؟n dل»‹ch-bل»• thل»ƒ (3). Phل؛£n ل»©ng phل؛£n vل»‡ khأ´ng qua cئ، chل؛؟ miل»…n dل»‹ch khأ´ng liأھn quan ؤ‘ل؛؟n cأ،c Globulin miل»…n dل»‹ch, nأ³ xل؛£y ra lأ do nhل»¯ng tأ،c nhأ¢n vأ dل»¥ cأ،c loل؛،i thuل»‘c, lل؛،nh, hoل؛،t ؤ‘ل»™ng thل»ƒ lل»±c…kأch thأch trل»±c tiل؛؟p cأ،c ؤ‘ل؛،i thل»±c bأ o. Tئ°ئ،ng tل»±, nhأ¢n ؤ‘ل؛،i thل»±c bأ o vل»، giل؛£i phأ³ng ra cأ،c chل؛¥t trung gian nhئ° Histamine. Tل؛،i phأ²ng mل»•, quأ، trأ¬nh nأ y cأ³ thل»ƒ liأھn quan ؤ‘ل؛؟n mل»™t sل»‘ thuل»‘c nhئ° Opioid, Vancomycin, cأ،c thuل»‘c giأ£n cئ، (vأ dل»¥ Atracurium) vأ thئ°ل»ng chل»‰ thoأ،ng qua vأ ل»ں mل»©c chل»‰ cأ³ dل؛¥u hiل»‡u trأھn da. Phل؛£n ل»©ng phل؛£n vل»‡ vأ´ cؤƒn chل»‰ ؤ‘ئ°ل»£c chل؛©n ؤ‘oأ،n khi khأ´ng xأ،c ؤ‘ل»‹nh ؤ‘ئ°ل»£c mل»™t dل»‹ nguyأھn ؤ‘ل؛·c hiل»‡u nأ o sau khi ؤ‘أ£ khai thأ،c tiل»پn sل» vأ lأ m test da, ؤ‘ل»“ng thل»i khأ´ng thل؛¥y tؤƒng nل»“ng ؤ‘ل»™ IgE ؤ‘ل؛·c hiل»‡u trong mأ،u. Yل؛¾U Tل»گ NGUY Cئ Vأ€ CHأ‚M NGأ’I Nhل»¯ng yل؛؟u tل»‘ nguy cئ، cل»§a phل؛£n ل»©ng phل؛£n vل»‡ phل؛£i kل»ƒ ؤ‘ل؛؟n lأ : cأ³ tiل»پn sل» dل»‹ ل»©ng, bل»‹ dل»‹ ل»©ng vل»›i thuل»‘c hoل؛·c thل»©c ؤƒn, mل»• nhiل»پu lل؛§n, bل»‡nh tiأھu ؤ‘ل؛،i thل»±c bأ o hل»‡ thل»‘ng vأ phأ¹ mل؛،ch di truyل»پn. Chأ¢m ngأ²i thئ°ل»ng gل؛·p cho mل»™t phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»• lأ cأ،c thuل»‘c giأ£n cئ،, khأ،ng sinh (hay gل؛·p nhل؛¥t lأ hل»چ beta-lactam), latex. أچt gل؛·p hئ،n, nhئ°ng mل»™t sل»‘ chل؛¥t khأ،c cإ©ng cأ³ thل»ƒ lأ m khل»ںi phأ،t mل»™t phل؛£n ل»©ng phل؛£n vل»‡ nhئ° Chlohexidine, cأ،c dung dل»‹ch keo, cأ،c thuل»‘c nhuل»™m xanh (isosulfan), Heparine, Protamine vأ Oxytocin (4). Chlorhexidine cأ³ thل»ƒ gل؛·p ل»ں rل؛¥t nhiل»پu chل؛؟ phل؛©m nhئ° chل؛؟ phل؛©m lأ m sل؛،ch chuل؛©n bل»‹ da, mل»، bأ´i trئ،n, catheter trung tأ¢m tل؛©m thuل»‘c, vأ vأ¬ thل؛؟ ل»ں BN ؤ‘أ£ cأ³ bل؛±ng chل»©ng dل»‹ ل»©ng vل»›i Chlorhexidine thأ¬ phل؛£i trأ،nh dأ¹ng nhل»¯ng thل»© vل»«a liل»‡t kأھ. أچt khi thل؛¥y cأ³ phل؛£n ل»©ng phل؛£n vل»‡ vل»›i cأ،c thuل»‘c hل»چ opioid hoل؛·c thuل»‘c ngل»§ (Barbiturate, Propofol, Etomidate). Thuل»‘c giأ£n cئ، liأھn quan ؤ‘ل؛؟n phل؛£n ل»©ng phل؛£n vل»‡ hay gل؛·p nhل؛¥t lأ Rocuronium vأ Suxamethonium Phل؛£n ل»©ng phل؛£n vل»‡ xuل؛¥t hiل»‡n do nhل؛n diل»‡n IgE gل؛¯n vل»›i nhأ³m Amonie hأ³a trل»‹ 4 trong phأ¢n tل» thuل»‘c giأ£n cئ،. Mل»™t nghiأھn cل»©u hل»“i cل»©u cل»§a Sadleir vأ cل»™ng sل»± tiل؛؟n hأ nh tل؛،i Tأ¢y أڑc trong mل»™t giai ؤ‘oل؛،n 10 nؤƒm ؤ‘أ£ ghi nhل؛n: trong sل»‘ 80 BN ؤ‘ئ°ل»£c chل؛©n ؤ‘oأ،n lأ sل»‘c phل؛£n vل»‡ cأ³ ؤ‘e dل»چa tأnh mل؛،ng do thuل»‘c giأ£n cئ، khأ´ng khل» cل»±c gأ¢y ra thأ¬ cأ³ tل»›i 56% cأ³ phل؛£n ل»©ng vل»›i Rocuronium vأ tل»· lل»‡ biل؛؟n cل»‘ lأ 8 / 100 000 lل؛§n tiأھm thuل»‘c (95% CI 5.8–11/100,000). Phل؛£n ل»©ng chأ©o vل»›i thuل»‘c giأ£n cئ، khأ´ng khل» cل»±c cإ©ng cao nhل؛¥t vل»›i Rocuronium vأ Suxamethonium. Trong nghiأھn cل»©u nأ y, sل»‘ BN bل»‹ phل؛£n vل»‡ vل»›i Rocuronium cأ³ tل»· lل»‡ phل؛£n ل»©ng chأ©o vل»›i Suxamethonium lأ 44%, vل»›i Vecuronium 40%, Atracurium 20% vأ Cisatracurium lأ 5%. ل» nhل»¯ng bل»‡nh nhأ¢n cأ³ phل؛£n vل»‡ vل»›i Suxamethonium, phل؛£n ل»©ng chأ©o vل»›i Rocuronium lأ 24%, Vecuronium 12% vأ Atracurium 6% (5). CHل؛¨N ؤگOأپN Chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡ lأ bل؛±ng lأ¢m sأ ng. Cأ،c xأ©t nghiل»‡m labo khأ´ng hل»¯u dل»¥ng trong viل»‡c chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡ vأ o lأ؛c nأ³ ؤ‘ang diل»…n ra vأ¬ mل؛¥t thل»i gian vأ cأ³ xu hئ°ل»›ng أ¢m tأnh cإ©ng nhئ° dئ°ئ،ng tأnh giل؛£ (6). Bل»‡nh nhأ¢n cأ³ thل»ƒ xuل؛¥t hiل»‡n cأ،c dل؛¥u hiل»‡u da niأھm mل؛،c nhanh chأ³ng, hل؛،n chل؛؟ hأ´ hل؛¥p, bل؛¥t ل»•n huyل؛؟t ؤ‘ل»™ng. Cأ،c dل؛¥u hiل»‡u, triل»‡u chل»©ng nأ y cأ³ thل»ƒ xuل؛¥t hiل»‡n ؤ‘ل»™c lل؛p hay phل»‘i hل»£p vل»›i nhau theo mل»™t cأ،ch bل؛¥t kل»³. Viل»‡c chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡ cأ³ thل؛؟ gل؛·p khأ³ khؤƒn do nhل»¯ng triل»‡u chل»©ng nأ y cإ©ng cأ³ thل»ƒ cأ³ do thuل»‘c mأھ, do phل؛«u thuل؛t hoل؛·c do nhل»¯ng yل؛؟u tل»‘ bل»‡nh liأھn quan trong hoأ n cل؛£nh phل؛«u thuل؛t. Cل؛§n phل؛£i nghؤ© ؤ‘ل؛؟n phل؛£n ل»©ng phل؛£n vل»‡ nل؛؟u nhئ° thل؛¥y tل»¥t HA dai dل؛³ng khأ´ng ؤ‘أ،p ل»©ng vل»›i thuل»‘c vل؛n mل؛،ch mأ khأ´ng lأ½ giل؛£i ؤ‘ئ°ل»£c, hay thأ´ng khأ khأ³ khؤƒn mأ khأ´ng lأ½ giل؛£i ؤ‘ئ°ل»£c kأ¨m theo co thل؛¯t phل؛؟ quل؛£n. ؤگل»™ nل؛·ng cل»§a phل؛£n ل»©ng phل؛£n vل»‡ cأ³ thل»ƒ phأ¢n chia tل»« mل»©c ؤ‘ل»™ nhل؛¹ nhل؛¥t lأ cأ،c triل»‡u chل»©ng da niأھm mل؛،c ؤ‘ل؛؟n mل»©c nل؛·ng nل»پ nhل؛¥t lأ ngل»«ng tuل؛§n hoأ n. Cأ،c triل»‡u chل»©ng da niأھm mل؛،c cأ³ thل»ƒ khأ´ng nhل؛¥t thiل؛؟t phل؛£i cأ³ trong tل؛¥t cل؛£ nhل»¯ng phل؛£n ل»©ng phل؛£n vل»‡ vأ cأ³ thل»ƒ chل»‰ xuل؛¥t hiل»‡n sau khi ؤ‘أ£ qua giai ؤ‘oل؛،n tل»¥t HA vأ hل»“i phل»¥c tئ°ل»›i mأ،u da. Bل»‡nh nhأ¢n cإ©ng cأ³ thل»ƒ khأ´ng cأ³ nhل»‹p tim nhanh mأ ngئ°ل»£c lل؛،i, nhل»‹p chل؛m, khi bل»‹ tل»¥t HA do phل؛£n xل؛، Benzold-Jarisch cأ³ trong tأ¬nh trل؛،ng thiل؛؟u khل»‘i lئ°ل»£ng tuل؛§n hoأ n trل؛§m trل»چng (2). Phل»ڈng theo Ring vأ Messmer, cأ،c phل؛£n ل»©ng phل؛£n vل»‡ cأ³ thل»ƒ ؤ‘ئ°ل»£c phأ¢n loل؛،i dل»±a trأھn lأ¢m sأ ng thأ nh 4 mل»©c (hأ¬nh 1) (7). Cل؛§n chل؛©n ؤ‘oأ،n phأ¢n biل»‡t phل؛£n ل»©ng phل؛£n vل»‡ vل»›i cئ،n hen, trأ n khأ mأ ng phل»•i dئ°ل»›i أ،p lل»±c, thiل؛؟u mأ،u cئ، tim, tل؛¯c ؤ‘ل»™ng mل؛،ch phل»•i, thiل؛؟u hل»¥t men esterasa C1, tiأھu ؤ‘ل؛،i thل»±c bأ o vأ rل»‘i loل؛،n ؤ‘ل؛،i thل»±c bأ o ؤ‘ئ،n dأ²ng. ؤگل»™ nل؛·ng Tأ³m tل؛¯t Dل؛¥u hiل»‡u vأ triل»‡u chل»©ng ؤ‘ل؛·c hiل»‡u
Xل»¬ TRأچ Tل»¨C THأŒ Viل»‡c lأ m tل»©c thأ¬ trئ°ل»›c phل؛£n ل»©ng phل؛£n vل»‡ lأ ngل»«ng ngay thل»© nghi ngل» lأ thل»§ phل؛،m chأ¢m ngأ²i, kiل»ƒm soأ،t ؤ‘ئ°ل»ng hأ´ hل؛¥p vأ thل»ں أ´ xy lئ°u lئ°ل»£ng cao vأ dأ¹ng Adrenaline theo kiل»ƒu dأ² liل»پu trong khi theo dأµi chل؛·t chل؛½ huyل؛؟t ؤ‘ل»™ng. Adrenaline cأ³ tأ،c dل»¥ng kأch thأch receptor خ±1 lأ m co mل؛،ch do ؤ‘أ³ giل؛£m phأ¹ niأھm mل؛،c vأ lأ m tؤƒng huyل؛؟t أ،p. Tأ،c dل»¥ng kأch thأch خ²1 cل»§a thuل»‘c lأ m tؤƒng sل»©c co bأ³p cئ، tim trong khi tأ،c dل»¥ng kأch thأch خ²2 cل»§a nأ³ lأ m giل؛£m giل؛£i phأ³ng cأ،c chل؛¥t trung gian vأ lأ m giأ£n phل؛؟ quل؛£n. Adrenaline cأ³ hiل»‡u quل؛£ khi phل؛£n ل»©ng phل؛£n vل»‡ ؤ‘ئ°ل»£c chل؛©n ؤ‘oأ،n sل»›m vأ thuل»‘c ؤ‘ئ°ل»£c dأ¹ng ngay vل»›i liل»پu phأ¹ hل»£p. Liل»پu dأ¹ng Adrenaline nأھn dأ² theo ؤ‘أ،p ل»©ng lأ¢m sأ ng (hأ¬nh 2). Cأ³ thل»ƒ tiأھm TM trل»±c tiل؛؟p liل»پu ban ؤ‘ل؛§u, tuy nhiأھn sau ؤ‘أ³ nل؛؟u BN vل؛«n cل؛§n nhل؛¯c lل؛،i cأ،c liل»پu bolus nل»¯a thأ¬ phل؛£i cأ¢n nhل؛¯c truyل»پn TM liأھn tل»¥c vل»›i liل»پu 0,05-0,4mcg/kg/phأ؛t. Nل؛؟u lأ؛c ؤ‘أ³ khأ´ng cأ³ ؤ‘ئ°ل»ng ven thأ¬ cأ³ thل»ƒ tiأھm bل؛¯p Adrenaline mل؛·t ngoأ i ؤ‘أ¹i ؤ‘ل»“ng thل»i phل؛£i lأ m cho ؤ‘ئ°ل»£c mل»™t ؤ‘ئ°ل»ng ven kim lل»›n cأ ng sل»›m cأ ng tل»‘t. Nل؛؟u BN bل»‹ ngل»«ng tim thأ¬ phل؛£i cل؛¥p cل»©u ngل»«ng tuل؛§n hoأ n theo phأ،c ؤ‘ل»“ cل؛¥p cل»©u nأ¢ng cao (8). ؤگل»™ nل؛·ng cل»§a phل؛£n ل»©ng phل؛£n vل»‡ vأ liل»پu Adrenaline ل»ں ngئ°ل»i lل»›n vأ trل؛» em. ؤگل»™ nل؛·ng Liل»پu ngئ°ل»i lل»›n Liل»پu trل؛» em آ
Hأ¬nh 2: Liل»پu bolus cل»§a Adrenaline trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ (7) ؤگأ،p ل»©ng vل»›i Adrenaline cأ³ thل»ƒ kأ©m hئ،n ل»ں nhل»¯ng BN ؤ‘ang ؤ‘iل»پu trل»‹ thuل»‘c chل؛¹n beta giao cل؛£m, ل»©c chل؛؟ men chuyل»ƒn hoل؛·c ل»ں nhل»¯ng BN ؤ‘ang gأ¢y tأھ tل»§y sل»‘ng. Mل؛·t khأ،c nل؛؟u dأ¹ng quأ، nhiل»پu Adrenaline cأ³ thل»ƒ gأ¢y loل؛،n nhل»‹p thل؛¥t, phأ¹ phل»•i hoل؛·c cئ،n tؤƒng HA. Dل؛£i liل»پu ؤ‘iل»پu trل»‹ cل»§a Adrenaline khأ، hل؛¹p vأ cأ³ thل»ƒ cأ³ hل؛u quل؛£ nؤƒng nل»پ nل؛؟u dأ¹ng thuل»‘c quأ، liل»پu hay khأ´ng ؤ‘ل»§ liل»پu. Vأ¬ vأ¢y viل»‡c dأ¹ng Adrenaline TM chل»‰ ؤ‘ئ°ل»£c chل»‰ ؤ‘ل»‰nh bل»ںi cأ،c bأ،c sؤ© cأ³ kinh nghiل»‡m (vأ dل»¥ BS gأ¢y mأھ hoل؛·c Hل»“i sل»©c) vل»›i ؤ‘iل»پu kiل»‡n theo dأµi huyل؛؟t ؤ‘ل»™ng liأھn tل»¥c. Nل؛؟u xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ ngoأ i mأ´i trئ°ل»ng phأ²ng mل»•, ngئ°ل»i ta khuyل؛؟n cأ،o ban ؤ‘ل؛§u chل»‰ nأھn dأ¹ng Adrenaline ؤ‘ئ°ل»ng tiأھm bل؛¯p (9). Trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡, cأ²n cل؛§n phل؛£i tل»‘i ئ°u hأ³a tأ¬nh trل؛،ng huyل؛؟t ؤ‘ل»™ng bل؛±ng cأ،ch hل»“i sل»©c truyل»پn dل»‹ch (lل؛·p lل؛،i cأ،c liل»پu truyل»پn bolus 20ml/kg cho ؤ‘ل؛؟n khi thل؛¥y cأ³ hiل»‡u quل؛£ tؤƒng HA) vأ bل؛±ng cأ،ch ؤ‘ل»ƒ BN ل»ں tئ° thل؛؟ thuل؛n lل»£i cho tuل؛§n hoأ n mأ،u TM vل»پ tim. Cأ¹ng vل»›i theo dأµi tiأھu chuل؛©n, nل؛؟u cأ³ ؤ‘ئ°ل»ng ؤ‘o HA ؤگM trل»±c tiل؛؟p sل؛½ giأ؛p dأ² liل»پu Adrenaline dل»… dأ ng hئ،n vأ Catheter TMTT giأ؛p dأ¹ng thuل»‘c vل؛n mل؛،ch tل»‘t hئ،n. Sugammadex lأ thuل»‘c giل؛£i giأ£n cئ، cل»§a Rocuronium vأ Vecuronium, cأ³ thل»ƒ ؤ‘ل؛£o ngئ°ل»£c tأ¬nh trل؛،ng phل؛£n vل»‡ nل؛؟u do Rocuronium chأ¢m ngأ²i (9). Cئ، chل؛؟ hoل؛،t ؤ‘ل»™ng cل»§a Sugammadex lأ thuل»‘c sل؛½ “gأ³i†cأ،c phل»©c hل»£p IgE- Rocuronium tل»± do lل؛،i ؤ‘ل»ƒ cئ، thل»ƒ ؤ‘أ o thل؛£i phل»©c hل»£p Sugammadex-Rocuronium ra ngoأ i. Tuy nhiأھn hiل»‡u quل؛£ ؤ‘ل؛£o ngئ°ل»£c phل؛£n ل»©ng phل؛£n vل»‡ cل»§a Sugammadex vل؛«n cأ²n ؤ‘ang ؤ‘ئ°ل»£c nghiأھn cل»©u. Nل؛؟u sau khi ؤ‘أ£ xل» trأ ban ؤ‘ل؛§u nhئ° trأھn mأ tأ¬nh trل؛،ng bل»‡nh nhأ¢n vل؛«n khأ´ng cل؛£i thiل»‡n thأ¬ phل؛£i cأ¢n nhل؛¯c ؤ‘ل؛؟n cأ،c chل؛©n ؤ‘oأ،n phأ¢n biل»‡t khأ،c. Nل؛؟u tل»¥t HA dai dل؛³ng, kأ©o dأ i cأ³ thل»ƒ kل؛؟t hل»£p vل»›i nhل»¯ng thuل»‘c vل؛n mل؛،ch khأ،c vأ dل»¥ Noradrenaline, Metaraminol hoل؛·c Vasopressin. ل» nhل»¯ng BN ؤ‘ang ؤ‘ئ°ل»£c ؤ‘iل»پu trل»‹ chل؛¹n beta giao cل؛£m, cأ³ thل»ƒ cho Glucagon ؤ‘ل»ƒ giل؛£i tأ،c dل»¥ng cل»§a thuل»‘c chل؛¹n beta nhل؛±m cل؛£i thiل»‡n tأ¬nh trل؛،ng tل»¥t HA. Co thل؛¯t phل؛؟ quل؛£n dai dل؛³ng cأ³ thل»ƒ dأ¹ng Salbutamol ؤ‘ئ°ل»ng TM Xل»¬ TRأچ SAU Cئ N PHل؛¢N Vل»† Sau khi ؤ‘أ£ xل» trأ cل؛¥p cل»©u ban ؤ‘ل؛§u, cأ³ thل»ƒ cأ¢n nhل؛¯c dأ¹ng Steroid vأ khأ،ng Histamine. Tuy nhiأھn cل؛£ hai nhأ³m thuل»‘c nأ y ؤ‘ل»پu cأ³ thأ²i gian khل»ںi phأ،t tأ،c dل»¥ng chل؛m vأ vل؛«n chئ°a ؤ‘ئ°ل»£c chل»©ng minh lأ lأ m thay ؤ‘ل»•i kل؛؟t quل؛£ ؤ‘iل»پu trل»‹ (7). Steroid (Dexamethasone 0,1-0,4mg/kg hoل؛·c Hydrocortisone 2-4mg/kg) cأ³ tأ،c dل»¥ng ل»©c chل؛؟ sao chأ©p nhل»¯ng gen ؤ‘أ£ giل؛£i mأ£ cأ،c protein أ،i viأھm vأ cأ³ thل»ƒ cأ³ hiل»‡u quل؛£ trong nhل»¯ng phل؛£n ل»©ng (phل؛£n vل»‡) hai thأ¬. Thuل»‘c ل»©c chل؛؟ Histamine ؤ‘ئ°ل»ng TM cأ³ thل»ƒ lأ thل»© lل»£i bل؛¥t cل؛p hل؛،i, trong ؤ‘أ³ phل؛£i kل»ƒ ؤ‘ل؛؟n nguy cئ، gأ¢y tل»¥t HA khi tiأھm nhanh vأ hoل؛،i tل» tل»• chل»©c nل؛؟u tiأھm chل»‡ch ven (8). Cأ،c thuل»‘c khأ،ng Histamine ؤ‘ئ°ل»ng uل»‘ng أt tأ،c dل»¥ng phل»¥ hئ،n vأ cأ³ thل»ƒ cأ³ hiل»‡u quل؛£ cho nhل»¯ng phل؛£n ل»©ng phل؛£n vل»‡ ؤ‘ل»™ 1. Dأ¹ng kل؛؟t hل»£p cأ،c thuل»‘c ل»©c chل؛؟ receptor H1 vأ H2 (vأ dل»¥ dأ¹ng Diphenhydramine kأ¨m vل»›i Ranitidine) cأ³ thل»ƒ hiل»‡u quل؛£ hئ،n so vل»›i dأ¹ng ؤ‘ئ،n ؤ‘ل»™c khأ،ng H1 trong ؤ‘iل»پu trل»‹ triل»‡u chل»©ng da ل»ں phل؛£n ل»©ng phل؛£n vل»‡ (10, 11). Khi phل؛£n ل»©ng phل؛£n vل»‡ xuل؛¥t hiل»‡n trong cuل»™c mل»•, cل؛§n thل؛n trل»چng kل؛؟t thأ؛c cuل»™c mل»• nhanh nhل؛¥t cأ³ thل»ƒ. Cho BN theo dأµi hل؛u phل؛«u ل»ں phأ²ng HSTC vأ¬ tأ¬nh trل؛،ng phل؛£n vل»‡ cأ³ thل»ƒ kأ©o dأ i ؤ‘ل؛؟n 32 giل» vأ 20% trئ°ل»ng hل»£p cأ³ phل؛£n ل»©ng phل؛£n vل»‡ thأ¬ 2. Ngay cل؛£ khi BN cأ³ ؤ‘أ،p ل»©ng tل»‘t vل»›i ؤ‘iل»پu trل»‹ thأ¬ vل؛«n phل؛£i theo dأµi hل؛؟t sل»©c tل»· mل»· tل»‘i thiل»ƒu trong vأ²ng 6-8 giل» nل؛؟u cأ³ cأ،c triل»‡u chل»©ng hأ´ hل؛¥p, vأ khأ´ng dئ°ل»›i 12-24 giل» nل؛؟u cأ³ suy tuل؛§n hoأ n. Sinh lأ½ bل»‡nh hل»چc vأ nhل»¯ng yل؛؟u tل»‘ nguy cئ، cل»§a phل؛£n vل»‡ thأ¬ 2 vل؛«n chئ°a ؤ‘ئ°ل»£c biل؛؟t vأ¬ chأ؛ng khأ´ng hل؛±ng ؤ‘ل»‹nh ل»ں cأ،c nghiأھn cل»©u. Mل»™t sل»‘ giل؛£ thuyل؛؟t cل»§a phل؛£n vل»‡ thأ¬ 2 cho rل؛±ng ؤ‘أ³ lأ do viل»‡c ؤ‘iل»پu trل»‹ ل»ں thأ¬ 1 chئ°a ؤ‘ل؛§y ؤ‘ل»§, do cأ،c tل؛؟ bأ o miل»…n dل»‹ch giل؛£i phأ³ng cأ،c chل؛¥t trung gian ل»ں pha chل؛m, do hل؛¥p thu chل؛m dل»‹ nguyأھn tل»« ؤ‘ئ°ل»ng tiأھu hأ³a vأ vأ o hل»‡ tuل؛§n hoأ n, vأ do hoل؛،t hأ³a cأ،c con ؤ‘ئ°ل»ng trung gian thل»© yل؛؟u (12). Cإ©ng cل؛§n cأ¢n nhل؛¯c cأ،c thؤƒm dأ² khأ،c nhئ° khأ mأ،u, chل»©c nؤƒng gan thل؛n ؤ‘ل»ƒ ؤ‘أ،nh giأ، mل»©c ؤ‘ل»™ tل»•n thئ°ئ،ng do giل؛£m tئ°ل»›i mأ،u tل؛،ng. ؤگل»‹nh lئ°ل»£ng Tryptasa toأ n phل؛§n trong mأ،u cأ³ thل»ƒ giأ؛p cل»§ng cل»• cho chل؛©n ؤ‘oأ،n. Tryptasa cأ³ trong cأ،c ؤ‘ل؛،i thل»±c bأ o dئ°ل»›i hai dل؛،ng خ±-protryptase and خ²-tryptase. Nل؛؟u nhئ° خ±-protryptase cأ³ thل»ƒ tأ¬m thل؛¥y trong mأ،u bأ¬nh thئ°ل»ng thأ¬ خ²-tryptase chل»‰ ؤ‘ئ°ل»£c giل؛£i phأ³ng khi nhأ¢n ؤ‘ل؛،i thل»±c bأ o bل»‹ vل»، trong phل؛£n ل»©ng phل؛£n vل»‡. Xأ©t nghiل»‡m Tryptasa mأ،u toأ n phل؛§n ؤ‘ل»‹nh lئ°ل»£ng cل؛£ خ±-protryptase vأ خ²-tryptase vأ cأ³ thل»ƒ sل؛½ tؤƒng lأھn trong cأ،c phل؛£n ل»©ng phل؛£n vل»‡. Tؤƒng خ²-tryptase ؤ‘ل؛·c hiل»‡u hئ،n trong phل؛£n vل»‡ vأ cأ³ thل»ƒ chل»‰ ؤ‘ل»‹nh nل؛؟u sل؛µn cأ³. Nل»“ng ؤ‘ل»™ Tryptasa ؤ‘ل؛،t ؤ‘ل»‰nh trong vأ²ng 15-20 phأ؛t sau khi phل؛£n ل»©ng phل؛£n vل»‡ khل»ںi phأ،t sau ؤ‘أ³ giل؛£m dل؛§n mل»™t cأ،ch tل»« tل»« vأ trل»ں vل»پ bأ¬nh thئ°ل»ng sau 24 giل». Do chئ°a xأ،c ؤ‘ل»‹nh ؤ‘ئ°ل»£c ngئ°ل»،ng giأ، trل»‹ chل؛©n ؤ‘oأ،n nأھn ؤ‘iل»پu quan trل»چng lأ phل؛£i lل؛¥y أt nhل؛¥t lأ 2 mل؛«u mأ،u, mل؛«u ؤ‘ل؛§u tiأھn trong vأ²ng 60 phأ؛t sau phل؛£n vل»‡ vأ mل؛«u kia sau 24 giل». Cأ³ khل؛£ nؤƒng lأ phل؛£n vل»‡ nل؛؟u nhئ° kل؛؟t quل؛£ ل»ں mل؛«u mأ،u 1 cao hئ،n ؤ‘أ،ng kل»ƒ so vل»›i mل؛«u 2. Nل؛؟u nhئ° Tryptasa mأ،u vل؛«n duy trأ¬ cao sau 24 giل» cأ³ thل»ƒ lأ chل»‰ dل؛¥u bل؛¯t ؤ‘ل؛§u cل»§a mل»™t phل؛£n ل»©ng phل؛£n vل»‡ muل»™n (thأ¬ 2) hoل؛·c ؤ‘أ³ lأ rل»‘i loل؛،n tiأھu ؤ‘ل؛،i thل»±c bأ o hay ؤ‘ل؛،i thل»±c bأ o ؤ‘ئ،n dأ²ng cأ³ tل»« trئ°ل»›c. Tؤƒng Tryptasa mأ،u toأ n phل؛§n khأ´ng phل؛£i lأ ؤ‘ل؛·c hiل»‡u cho phل؛£n ل»©ng phل؛£n vل»‡, nأ³ cأ²n tؤƒng trong mل»™t sل»‘ tأ¬nh trل؛،ng lأ¢m sأ ng khأ،c mأ khأ´ng hل»پ liأھn quan ؤ‘ل؛؟n phل؛£n vل»‡ nhئ° nhل»“i mأ،u cئ، tim, tل؛¯c mل؛،ch do nئ°ل»›c ل»‘i hoل؛·c chل؛¥n thئ°ئ،ng. Mل؛·t khأ،c dل؛¥u hiل»‡u tؤƒng Tryptasa cإ©ng cأ³ thل»ƒ khأ´ng gل؛·p trong phل؛£n ل»©ng phل؛£n vل»‡ thل»±c sل»± nل؛؟u nhئ° ؤ‘أ³ lأ phل؛£n vل»‡ qua trung gian bل؛،ch cل؛§u أ،i toan hoل؛·c khأ´ng qua trung gian IgE. Mل»™t nghiأھn cل»©u so sأ،nh nل»“ng ؤ‘ل»™ Tryptasa ل»ں BN bل»‹ sل»‘c khأ´ng liأھn quan ؤ‘ل؛؟n phل؛£n vل»‡ so vل»›i nل»“ng ؤ‘ل»™ men nأ y ل»ں BN bل»‹ phل؛£n ل»©ng phل؛£n vل»‡ ؤ‘ل»™ 3 hoل؛·c 4 cho thل؛¥y, giأ، trل»‹ dل»± bأ،o chل؛©n ؤ‘oأ،n xأ،c ؤ‘ل»‹nh phل؛£n vل»‡ cل»§a Tryptasa mأ،u toأ n phل؛§n lأ 99,7% vأ giأ، trل»‹ dل»± bأ،o ؤ‘ل»ƒ loل؛،i trل»« phل؛£n vل»‡ lأ 27,9% (13). Nل»“ng ؤ‘ل»™ Tryptasa chل»‰ giأ؛p cho chل؛©n ؤ‘oأ،n phل؛£n vل»‡ trong hoأ n cل؛£nh cأ³ biل»ƒu hiل»‡n lأ¢m sأ ng. Mل»™t xأ©t nghiل»‡m khأ،c giأ؛p hل»— trل»£ cho chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡ lأ ؤ‘ل»‹nh lئ°ل»£ng Histamine mأ،u thل؛¥y tؤƒng cao. Tuy nhiأھn xأ©t nghiل»‡m nأ y cإ©ng khأ´ng ؤ‘ل؛·c hiل»‡u vل»›i phل؛£n vل»‡ vأ do thل»i gian bأ،n hل»§y ngل؛¯n chل»‰ 15-20 phأ؛t nأھn trong thل»±c tل؛؟ khأ³ mأ bل؛¯t ؤ‘ئ°ل»£c thل»i ؤ‘iل»ƒm cأ³ nل»“ng ؤ‘ل»™ Histamine tؤƒng cao trong khi ؤ‘ang cل؛¥p cل»©u. Nل»“ng ؤ‘ل»™ Histamine trong nئ°ل»›c tiل»ƒu trong 24 giل» cأ³ giأ، trل»‹ ؤ‘ل؛·c hiل»‡u vل»›i phل؛£n ل»©ng phل؛£n vل»‡ vأ cأ³ thل»ƒ ؤ‘ئ°ل»£c chل»‰ ؤ‘ل»‹nh nل؛؟u cأ³ sل؛µn. Dل»° PHأ’NG PHل؛¢N Vل»† Mل»™t trong nhل»¯ng viل»‡c quan trل»چng ؤ‘ل»ƒ dل»± phأ²ng phل؛£n ل»©ng phل؛£n vل»‡ trong tئ°ئ،ng lai lأ xأ،c ؤ‘ل»‹nh (cأ،c) dل»‹ nguyأھn cأ³ thل»ƒ. Bل»‡nh nhأ¢n cل؛§n ؤ‘ئ°ل»£c giل»›i thiل»‡u ؤ‘ل؛؟n khأ،m vل»›i bأ،c sؤ© miل»…n dل»‹ch hoل؛·c tل»›i cأ،c trung tأ¢m chuyأھn xأ©t nghiل»‡m vل»پ dل»‹ ل»©ng. Hoل؛·c lأ m cأ،c test da (test lل؛©y da, test trong da), ؤ‘ل»‹nh lئ°ل»£ng IgE ؤ‘ل؛·c hiل»‡u vأ³i dل»‹ nguyأھn, hoل؛·c cأ³ thل»ƒ lأ m test kأch ل»©ng ؤ‘ل»ƒ xأ،c ؤ‘ل»‹nh dل»‹ nguyأھn cأ³ thل»ƒ. Cأ،c test da cأ³ thل»ƒ lأ m vل»›i nhiل»پu dل»‹ nguyأھn thأ´ng thئ°ل»ng kل»ƒ cل؛£ cأ،c thuل»‘c giأ£n cئ،, thuل»‘c mأھ TM, thuل»‘c tأھ, khأ،ng sinh, latex, cholorhexidine, dung dل»‹ch keo vأ cأ،c thuل»‘c nhuل»™m xanh. Nhل»¯ng loل؛،i test nأ y أt hل»¯u dل»¥ng trong chل؛§n ؤ‘oأ،n dل»‹ ل»©ng vل»›i opioid, thuل»‘c khأ،ng viأھm nonsteroid (NSAID) vأ Paracetamol, vل»›i cأ،c loل؛،i thuل»‘c nأ y test kأch ل»©ng ؤ‘ئ°ل»ng miل»‡ng cأ³ thل»ƒ sل» dل»¥ng (14). Cأ،c test da nأھn ؤ‘ل»ƒ chل؛m lل؛،i 3-4 tuل؛§n sau khi bل»‹ phل؛£n ل»©ng phل؛£n vل»‡ nhل؛±m giل؛£m thiل»ƒu ؤ‘أ،p ل»©ng أ¢m tأnh giل؛£ do suy giل؛£m Histamine. Nل؛؟u test lل؛©y da أ¢m tأnh nhئ°ng bل»‡nh nhأ¢n vل؛«n ؤ‘ل؛·c biل»‡t bل»‹ nghi lأ dل»‹ ل»©ng vل»›i mل»™t loل؛،i thuل»‘c nأ o ؤ‘أ³, thأ¬ nأھn lأ m test trong da hoل؛·c ؤ‘ل»‹nh lئ°ل»£ng IgE ؤ‘ل؛·c hiل»‡u vل»›i thuل»‘c. Tuy vل؛y BN khأ´ng cل؛£m nhل؛n thل؛¥y cأ³ triل»‡u chل»©ng lأ ؤ‘iل»پu thئ°ل»ng gل؛·p. Mل»™t test da dئ°ئ،ng tأnh hay nل»“ng ؤ‘ل»™ IgE ؤ‘ل؛·c hiل»‡u vل»›i thuل»‘c tؤƒng lأھn cإ©ng chل»‰ cho biل؛؟t rل؛±ng bل»‡nh nhأ¢n ل؛¥y ؤ‘أ£ cأ³ mل؛«n cل؛£m vل»›i thuل»‘c (chل؛¥t) ل؛¥y, chل»© khأ´ng cho biل؛؟t ؤ‘أ³ cأ³ phل؛£i lأ nguyأھn nhأ¢n gأ¢y phل؛£n ل»©ng phل؛£n vل»‡ hay khأ´ng. Viل»‡c ؤ‘ل»چc test dل»‹ ل»©ng nأھn phل»‘i hل»£p vل»›i bأ،c sؤ© miل»…n dل»‹ch. Cل؛§n ؤ‘ل؛·c biل»‡t lئ°u tأ¢m ؤ‘ل؛؟n mل»‘i liأھn quan vل»پ thل»i gian giل»¯a thل»i ؤ‘iل»ƒm dأ¹ng thuل»‘c vأ thل»i ؤ‘iل»ƒm cأ³ biل»ƒu hiل»‡n phل؛£n vل»‡, mل»©c ؤ‘ل»™ nل؛·ng vأ biل»ƒu hiل»‡n lأ¢m sأ ng cل»§a phل؛£n ل»©ng phل؛£n vل»‡ cإ©ng nhئ° ؤ‘أ،p ل»©ng cل»§a BN vل»›i ؤ‘iل»پu trل»‹. Test dل»‹ ل»©ng nأھn chل»‰ ؤ‘ل»‹nh cho tل؛¥t cل؛£ BN nguy cئ، cao trئ°ل»›c bل؛¥t kل»³ ca gأ¢y mأھ nأ o trong tئ°ئ،ng lai. Bل»‡nh nhأ¢n nguy cئ، cao lأ nhل»¯ng ngئ°ل»i cأ³ tiل»پn sل» bل»‹ phل؛£n vل»‡ trong mل»•, tiل»پn sل» bل»‹ dل»‹ ل»©ng vل»›i nhل»¯ng thuل»‘c cأ³ thل»ƒ ؤ‘ئ°ل»£c dأ¹ng trong gأ¢y mأھ, trل؛» em bل»‹ mل»• nhiل»ƒu lل؛§n (ؤ‘ل؛·c biل»‡t lأ mل»• gai ؤ‘أ´i ؤ‘ل»‘t sل»‘ng hoل؛·c thoأ،t vل»‹ mأ ng nأ£o tل»§y), vأ nhل»¯ng BN bل»‹ dل»‹ ل»©ng vل»›i latex hay dل»‹ ل»©ng vل»›i hoa quل؛£ lل؛، (15). Lأ m test dل»‹ ل»©ng thئ°ل»ng quy cho BN khأ´ng cأ³ nguy cئ، lأ khأ´ng cل؛§n thiل؛؟t.
Huل؛¥n luyل»‡n cho BN vل»پ cأ،c nguyأھn nhأ¢n, triل»‡u chل»©ng vأ cأ،ch xل» trأ tل»©c thأ¬ trئ°ل»›c mل»™t phل؛£n ل»©ng phل؛£n vل»‡, bao gل»“m cل؛£ cأ،ch tل»± tiأھm Adrenaline, lأ hل؛؟t sل»©c quan trل»چng trong viل»‡c phأ²ng ngل»«a phل؛£n vل»‡ tأ،i diل»…n. Trأ،nh ؤ‘ل»ƒ quanh giئ°ل»ng nhل»¯ng thuل»‘c ؤ‘أ£ cأ³ kل؛؟t quل؛£ test quأ، mل؛«n dئ°ئ،ng tأnh. Cأ³ nhل»¯ng cأ،ch khأ،c ؤ‘ل»ƒ tل»‘i ئ°u hأ³a hئ،n nل»¯a viل»‡c phأ²ng ngل»«a phل؛£n ل»©ng phل؛£n vل»‡ ل»ں nhل»¯ng BN cأ³ nguy cئ، cao ؤ‘ang ؤ‘ئ°ل»£c nghiأھn cل»©u. Trong ؤ‘أ³ cأ³ phئ°ئ،ng phأ،p dأ¹ng Glucocorticoid hoل؛·c khأ،ng Histamine trئ°ل»›c nhل»¯ng can thiل»‡p ؤ‘ئ°ل»£c cho lأ cأ³ nguy cئ، phل؛£n vل»‡ cao vأ dل»¥ cأ،c can thiل»‡p chل؛©n ؤ‘oأ،n dأ¹ng thuل»‘c cل؛£n quang chل»©a Iod, liل»‡u phأ،p giل؛£i ؤ‘ل»™c nل»چc rل؛¯n, liل»‡u phأ،p miل»…n dل»‹ch vأ liل»‡u phأ،p khأ،ng khأ،ng thل»ƒ IgE. Tuy nhiأھn sل»‘ lئ°ل»£ng cأ،c nghiأھn cل»©u ngل؛«u nhiأھn cأ³ kiل»ƒm chل»©ng vل؛«n cأ²n أt, vأ¬ vل؛y ؤ‘ل؛؟n nay vل؛«n chئ°a cأ³ bل؛±ng chل»©ng rأµ rأ ng vل»پ hiل»‡u quل؛£ lأ m giل؛£m nguy cئ، sل»‘c phل؛£n vل»‡ cل»§a cأ،c thuل»‘c dأ¹ng trئ°ل»›c thل»§ thuل؛t (16). Cأ³ bل؛±ng chل»©ng hل»—n hل»£p ل»§ng hل»™ cho viل»‡c dأ¹ng khأ،ng Histamine hoل؛·c Steroid trئ°ل»›c thل»§ thuل؛t ل»ں nhل»¯ng BN cأ³ tiأھu ؤ‘ل؛،i thل»±c bأ o. Hiل»‡n tئ°ل»£ng vل»، nhأ¢n ؤ‘ل؛،i thل»±c bأ o do quأ، lo lل؛¯ng chأ¢m ngأ²i, cأ³ thل»ƒ ؤ‘ئ°ل»£c cل؛£i thiل»‡n nhل» dأ¹ng Benzodiazepine trئ°ل»›c thل»§ thuل؛t (17). Viل»‡c lل»±a chل»چn thuل»‘c mأھ trong gأ¢y mأھ theo bأ i (tل»«ng bئ°ل»›c) sل؛½ cؤƒn cل»© vأ o kل؛؟t quل؛£ cل»§a cأ،c test dل»‹ ل»©ng trئ°ل»›c ؤ‘أ³ cإ©ng nhئ° chل»‰ ؤ‘ل»‹nh lأ¢m sأ ng cل»§a thuل»‘c. Nل؛؟u nhئ° khأ´ng cأ³ phئ°ئ،ng phأ،p thay thل؛؟ an toأ n, BN cأ³ thل»ƒ phل؛£i tiل؛؟n hأ nh lأ m xأ³a mل؛«n cل؛£m ؤ‘ل»‘i vل»›i thuل»‘c chأ¢m ngأ²i trئ°ل»›c khi khi phل؛«u thuل؛t. Xأ³a mل؛«n cل؛£m phل؛£i do bأ،c sؤ© miل»…n dل»‹ch tiل؛؟n hأ nh trong mأ´i trئ°ل»ng phأ²ng HSTC vل»›i theo dأµi BN liأھn tل»¥c. ل» BN cأ³ tiل»پn sل» phل؛£n vل»‡ vل»›i thuل»‘c giأ£n cئ،, nأھn gأ¢y tأھ vأ¹ng hoل؛·c tأھ tل؛،i chل»— nل؛؟u cأ³ thل»ƒ. Nل؛؟u lأ gأ¢y mأھ toأ n thأ¢n phل؛£i ؤ‘ل؛·t NKQ thأ¬ cأ³ thل»ƒ dأ¹ng opioid thay cho giأ£n cئ، ؤ‘ل»ƒ hل»— trل»£ cho viل»‡c ؤ‘ل؛·t ل»‘ng. Tأ“M Lل؛ I Kiل؛؟n thل»©c vل»پ chل؛©n ؤ‘oأ،n, xل» trأ vأ dل»± phأ²ng phل؛£n ل»©ng phل؛£n vل»‡ tل؛،i phأ²ng mل»• lأ rل؛¥t cل؛§n thiل؛؟t cho mل»چi bأ،c sؤ© GMHS. Trong gأ¢y mأھ, bل»‡nh nhأ¢n phئ،i nhiل»…m vل»›i hأ ng loل؛،t thuل»‘c vأ hأ³a chل؛¥t, viل»‡c xأ،c ؤ‘ل»‹nh ؤ‘أ¢u lأ chل؛¥t khل»ںi phأ،t phل؛£n ل»©ng phل؛£n vل»‡ cأ³ thل»ƒ khأ³ khؤƒn. Cأ،c xأ©t nghiل»‡m miل»…n dل»‹ch ؤ‘أ³ng vai trأ² quan trل»چng, tuy vل؛y ؤ‘ل»چc kل؛؟t quل؛£ phل؛£i thل؛n trل»چng vأ¬ tل»· lل»‡ أ¢m tأnh giل؛£ vأ dئ°ئ،ng tأnh giل؛£ cao. Adrenaline vل؛«n lأ can thiل»‡p ؤ‘ل؛§u tay vأ cأ³ hiل»‡u quل؛£ nhل؛¥t trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡ Hiل»ƒu biل؛؟t vل»پ sinh bل»‡nh hل»چc cل»§a phل؛£n ل»©ng phل؛£n vل»‡ ngأ y cأ ng phأ،t triل»ƒn, cأ،c nghiأھn cل»©u vل»پ hiل»‡u quل؛£ cل»§a cأ،c thuل»‘c khأ،c trong ؤ‘iل»پu trل»‹ ban ؤ‘ل؛§u, vل»پ cأ،c dل؛¥u vل؛؟t sinh hل»چc thay thل؛؟ phل»¥c vل»¥ chل؛©n ؤ‘oأ،n vل؛«n ؤ‘ang ؤ‘ئ°ل»£c tiل؛؟n hأ nh. TRل؛¢ Lل»œI Cأ‚U Hل»ژI 1. Trong chل؛©n ؤ‘oأ،n phل؛£n ل»©ng phل؛£n vل»‡: a. Sai. Thuل»‘c giأ£n cئ، hay gل؛·p phل؛£n ل»©ng phل؛£n vل»‡ nhل؛¥t lأ Rocuronium vأ Suxamethonium. Tل»· lل»‡ gل؛·p biل؛؟n cل»‘ nأ y ل»ں Rocuronium lأ 8/100 000 lل؛§n dأ¹ng thuل»‘c 2. Trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡: a. Sai. Adrenaline luأ´n luأ´n lأ biل»‡n phأ،p ؤ‘ل؛§u tay trong xل» trأ phل؛£n ل»©ng phل؛£n vل»‡. Glucagon cأ³ thل»ƒ dأ¹ng nل؛؟u BN ؤ‘ang ؤ‘ئ°ل»£c ؤ‘iل»پu trل»‹ thuل»‘c chل؛¹n beta vأ khأ´ng ؤ‘أ،p ل»©ng vل»›i Adrenaline. 3. Cأ،c chiل؛؟n lئ°ل»£c ؤ‘iل»پu trل»‹ dل»± phأ²ng ؤ‘ل»‘i vل»›i nhل»¯ng BN vل»«a bل»‹ phل؛£n ل»©ng phل؛£n vل»‡ a. ؤگأ؛ng. Phل؛£i lل»±a chل»چn cأ،c test da phأ¹ hل»£p vأ kل؛؟t quل؛£ phل؛£i do bأ،c sؤ© miل»…n dل»‹ch cأ³ kinh nghiل»‡m ؤ‘ل»چc. Tأ€I LIل»†U THAM KHل؛¢O Vأ€ ؤگل»ŒC THأٹM 1. Muraro A, et al. on behalf of the EAACI Food Allergy and Anaphylaxis Guidelines Group. Anaphylaxis: Tل؛£i file ؤ‘أnh kأ¨m: Click vأ o ؤ‘أ¢y. Mل»™t sل»‘ bأ i viل؛؟t khأ،c
- BأپO CأپO CA Bل»†NH Lأ‚M Sأ€NG HIل؛¾M Gل؛¶P
- Lل»… kأ½ kل؛؟t hل»£p tأ،c giل»¯a hل»™i GMHS Viل»‡t Nam vأ cأ´ng ty Viل»‡t Nam - ل؛¤n ؤگل»™
- 17th World Congress of Anaesthesiologists
- Thئ° mل»i tham dل»± diل»…n ؤ‘أ n Gأ¢y mأھ chأ¢u أپ lل؛§n thل»© 9
- Hل»™i thل؛£o chuyأھn ؤ‘ل»پ Huy ؤ‘ل»™ng phل؛؟ nang trong gأ¢y mأھ toأ n thأ¢n
- Hل»کI THل؛¢O KHOA Hل»ŒC CHUYأٹN ؤگل»€ Hل؛ THأ‚N NHIل»†T TRONG Mل»”
|
 best online canadian pharmacy best online canadian pharmacy
As the admin of this site is working, no question very shortly it will be renowned, due to its feature contents. |
 canadian pharcharmy online canadian pharcharmy online
This article is in fact a good one it assists new the web users, who are wishing for blogging. |
 canadian pharmaceuticals canadian pharmaceuticals
Excellent article. I certainly appreciate this website. Thanks! |
 online drugstore online drugstore
Ahaa, its fastidious dialogue concerning this post at this place at this webpage, I have read all that, so at this time me also commenting here. |
 indian pharmacy indian pharmacy
This is really interesting, You are a very skilled blogger. I have joined your rss feed and look forward to seeking more of your fantastic post. Also, I have shared your website in my social networks! |
 canada pharmaceuticals online canada pharmaceuticals online
Attractive component of content. I simply stumbled upon your blog and in accession capital to say that I acquire actually enjoyed account your blog posts. Any way I will be subscribing in your augment or even I achievement you get admission to constantly |
 canadian drugs online pharmacy canadian drugs online pharmacy
My relatives all the time say that I am wasting my time here at net, however I know I am getting experience all the time by reading thes pleasant articles or reviews. |
 canada online pharmacies canada online pharmacies
Its like you read my mind! You appear to know so much about this, like you wrote the book in it or something. I think that you could do with a few pics to drive the message home a bit, but other than that, this is great blog. A fantastic read. I will cert |
 24 hour pharmacy 24 hour pharmacy
I have learn a few just right stuff here. Definitely price bookmarking for revisiting. I surprise how so much effort you place to make such a wonderful informative web site. |
 canada pharmaceuticals online generic canada pharmaceuticals online generic
Pretty! This has been a really wonderful post. Many thanks for supplying this info. |

|
0912. 631. 983 ( MS. Vأ¢n - Thئ° kأ½ ) |
| Chat vل»›i tأ´i: |

|

|
 |
vnanesth.org@gmail.com |
Lئ°ل»£t truy cل؛p: 910371
Online: 15